Trong thai kỳ, xét nghiệm NIPT đang trở thành lựa chọn được nhiều mẹ bầu quan tâm, nhờ khả năng phát hiện sớm các bất thường nhiễm sắc thể của thai nhi mà không gây rủi ro. Vậy xét nghiệm NIPT biết được những gì, và khi nào nên thực hiện? Bài viết dưới đây sẽ giúp mẹ hiểu rõ hơn để có quyết định đúng đắn cho hành trình mang thai an toàn.
Xét nghiệm NIPT biết được những gì?
NIPT (Non-Invasive Prenatal Testing) là phương pháp sàng lọc trước sinh không xâm lấn, sử dụng mẫu máu của mẹ bầu để phân tích ADN tự do (cffDNA) của thai nhi lưu hành trong máu mẹ. Kỹ thuật này giúp phát hiện sớm các bất thường về số lượng hoặc cấu trúc nhiễm sắc thể (NST), nguyên nhân chính gây ra nhiều hội chứng di truyền nghiêm trọng ở trẻ như Down, Edwards hay Patau.
Kết quả xét nghiệm NIPT cho phép bác sĩ đánh giá nguy cơ thai nhi mắc một số hội chứng bất thường bẩm sinh lớn, ảnh hưởng đa cơ quan, giúp mẹ bầu chủ động hơn trong việc theo dõi, can thiệp và chăm sóc thai kỳ. Dưới đây là chi tiết các nhóm bệnh và bất thường di truyền mà NIPT có thể phát hiện:
1. Hội chứng Down (Trisomy 21)
Thông thường, bộ nhiễm sắc thể của người có 23 cặp nhiễm sắc thể khác nhau, bao gồm 22 cặp nhiễm sắc thể thường và 1 cặp nhiễm sắc thể giới tính, mỗi cặp có 2 chiếc nhiễm sắc thể tương đồng. Bất kỳ thay đổi nào phá vỡ cân bằng nhiễm sắc thể đều có thể gây bệnh. Thay đổi càng lớn, khả năng ảnh hưởng đến nhiều cơ quan càng cao.
Hội chứng Down gây nên bởi bất thường liên quan đến cặp nhiễm sắc thể thường số 21, trong đó trường hợp hay gặp nhất là thừa một chiếc so với người bình thường, tức người bệnh có ba chiếc nhiễm sắc thể 21 (Trisomy 21) thay vì hai chiếc. Người mang hội chứng Down thường mắc các bất thường như chậm phát triển trí tuệ, bất thường thần kinh, tim bẩm sinh, bất thường tiêu hóa, các đặc điểm khuôn mặt đặc trưng và rất nhiều bất thường khác có thể gặp, cần sự điều trị đa chuyên khoa. Tuổi thọ của người bệnh thường thấp hơn dân số chung và cần rất nhiều sự trợ giúp từ gia đình và xã hội.
Bệnh lý này có thể bắt gặp ở 1/319 đến 1/1.000 ca sinh sống, và tỷ lệ này còn lớn hơn trên thai nhi, do có khoảng 50-75% thai nhi mang bất thường này đã mất trước khi được sinh ra. Siêu âm thai từ 14 đến 24 tuần có thể phát hiện các dấu hiệu gợi ý liên quan triệu chứng như tăng khoảng sáng sau gáy, xương mũi nhỏ hoặc không có, não thất lớn, bất thường tim.
Đặc biệt, NIPT là một phương pháp sàng lọc thể hiện khả năng vượt trội trong sàng lọc hội chứng Down, có độ nhạy lên đến trên 99,9% nhằm giảm thiểu tối đa sự bỏ sót thai bất thường, cũng như giá trị dự báo dương tính lên đến trên 90% giúp hạn chế số trường hợp dương tính giả cần thực hiện các xét nghiệm xâm lấn như sinh thiết gai rau hay chọc ối.
2. Hội chứng Edwards (Trisomy 18)
Hội chứng Edwards gây nên bởi bất thường liên quan đến cặp nhiễm sắc thể thường số 18, trong đó trường hợp hay gặp nhất là người bệnh có ba chiếc nhiễm sắc thể 18 (Trisomy 18) thay vì hai chiếc. Người mang hội chứng Edwards thường mắc các bất thường về hệ thần kinh, chậm phát triển tâm thần - vận động, bất thường hộp sọ và khuôn mặt, xương khớp, tim mạch và rất nhiều hệ cơ quan khác. Tiên lượng của trẻ rất xấu, chỉ khoảng 50% thai nhi đủ tháng được sinh ra còn sống, và chỉ khoảng 10 - 19% trẻ sống sót sau 1 năm tuổi.
Tỷ lệ mắc hội chứng Edwards khoảng 1/8.600 trẻ sinh ra. Trước sinh, bác sĩ có thể nghi ngờ hội chứng Edwards qua các dấu hiệu trên siêu âm như: chậm phát triển trong tử cung, đa ối, tăng khoảng sáng sau gáy, bàn tay nắm chặt đặc trưng, dị tật tim và nhiều bất thường hình thái khác.
Xét nghiệm NIPT trong sàng lọc Trisomy 18 có độ nhạy lên tới trên 99% và tỷ lệ dương tính giả lên tới gần 85%, vượt trội hơn rất nhiều so với sàng lọc bằng các xét nghiệm huyết thanh truyền thống như Double test hay Triple test.
3. Hội chứng Patau (Trisomy 13)
Hội chứng Patau gây nên bởi bất thường liên quan đến cặp nhiễm sắc thể thường số 13, trong đó trường hợp hay gặp nhất là thừa một chiếc so với người bình thường (Trisomy 13). Người mang hội chứng Patau thường mắc các bất thường bao gồm: bất thường cấu trúc não bộ, mắt, nhiều ngón, hở hàm ếch. Thời gian sống sót của trẻ được sinh ra trung bình là 7 đến 10 ngày, cần rất nhiều hỗ trợ y khoa để duy trì sự sống và 90% trẻ mất trước 1 năm tuổi.
Tỷ lệ bắt gặp hội chứng Patau ở trẻ là 1/5.000, tương tự với tỷ lệ của hội chứng Edwards và thấp hơn hội chứng Down. Siêu âm thai, nhất là sau 17 tuần tuổi, có thể gợi ý nguy cơ mắc hội chứng này dựa vào các bất thường cấu trúc hệ thần kinh trung ương, dị tật khuôn mặt, bất thường xương, tim, thận.
Xét nghiệm NIPT phát hiện Trisomy 13 có độ nhạy đến trên 99%, giúp giảm thiểu tối đa trường hợp bỏ sót các thai nhi mắc bệnh.
4. Các hội chứng do thừa hoặc thiếu nhiễm sắc thể thường khác
Theo thống kê, bất thường về số lượng nhiễm sắc thể xuất hiện ở 50% trường hợp thai nhi tử vong trước 20 tuần tuổi và xuất hiện ở 6% đến 13% trường hợp thai chết lưu. Nhìn chung, thai nhi tử vong xảy ra ở 15% số ca mang thai được phát hiện lâm sàng.
Sự xuất hiện của các bất thường số lượng nhiễm sắc thể thường khác phổ biến hơn rất nhiều so với Trisomy 21, tuy nhiên chứa nhiều gen và có mật độ gen cao hơn nên thường để lại hậu quả nặng nề khiến tỷ lệ sống sót của thai và sau sinh rất thấp so với hội chứng Down, do đó hiếm gặp hơn rất nhiều so với Trisomy 21. Trẻ sống sót sau sinh liên quan đến bất thường hiếm gặp hơn này thường có tiên lượng kém, tuổi thọ ngắn, mang theo các hậu quả di chứng nặng nề và đòi hỏi các can thiệp y khoa đa chuyên ngành.
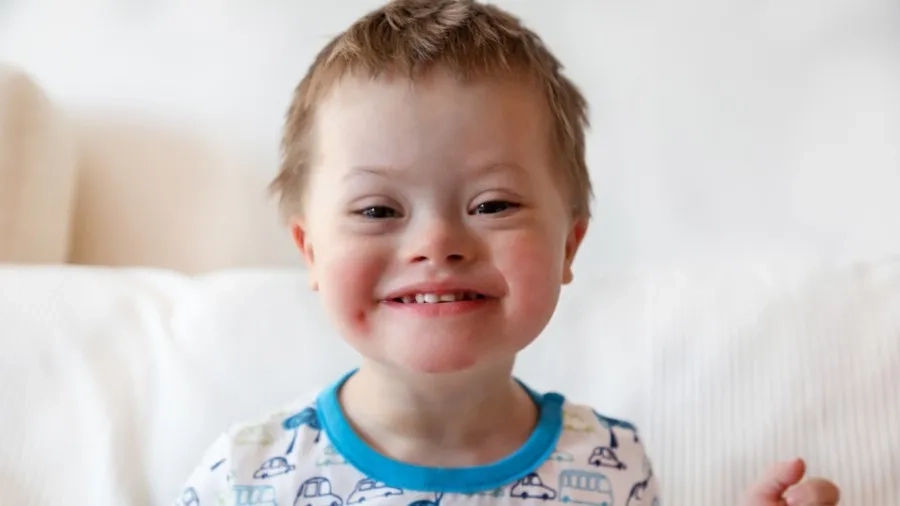
Trẻ mắc hội chứng Down thường có khuôn mặt đặc trưng
5. Các bất thường giới tính (nhiễm sắc thể X, Y)
Bên cạnh các rối loạn liên quan nhiễm sắc thể thường, xét nghiệm NIPT còn giúp phát hiện sớm những bất thường liên quan đến nhiễm sắc thể giới tính, bao gồm cả trường hợp thừa hoặc thiếu một hoặc nhiều nhiễm sắc thể X hoặc Y. Những rối loạn này có thể ảnh hưởng đến sự phát triển thể chất, tâm lý và khả năng sinh sản của trẻ sau này. Một số hội chứng thường gặp:
- Hội chứng Turner (45,X): Gặp ở bé gái thiếu một nhiễm sắc thể X, dẫn đến tầm vóc thấp, dậy thì muộn và có thể vô sinh.
- Hội chứng Klinefelter (47,XXY): Bé trai có thêm một nhiễm sắc thể X, có thể cao hơn trung bình, giảm chức năng sinh dục và có thể gặp khó khăn về ngôn ngữ và học tập.
- Hội chứng Triple X (47,XXX) và Jacobs (47,XYY): Tác động nhẹ hơn, trẻ có thể cao hơn bình thường hoặc gặp vấn đề nhỏ về ngôn ngữ, khả năng tập trung, đôi khi kèm theo bất thường hành vi, chậm phát triển trí tuệ hoặc giảm khả năng sinh sản
6. Một số vi mất đoạn, vi lặp đoạn nhiễm sắc thể
Ngoài các hội chứng phổ biến, các gói NIPT mở rộng còn có khả năng phát hiện một số vi mất đoạn (microdeletion) hoặc vi lặp đoạn (microduplication), tức các đoạn nhỏ trên nhiễm sắc thể bị mất hoặc nhân đôi. Dù hiếm gặp, đây vẫn là nguyên nhân của nhiều rối loạn di truyền nặng nề, ảnh hưởng đến sự phát triển trí tuệ và thể chất của trẻ. Một số hội chứng điển hình có thể được phát hiện qua NIPT:
- Hội chứng DiGeorge (22q11.2 deletion): Gây dị tật tim, chậm phát triển và suy giảm miễn dịch.
- Hội chứng Prader–Willi và Angelman: Ảnh hưởng đến thần kinh trung ương, gây rối loạn hành vi, chậm phát triển và các bệnh lý khác.
- Hội chứng Cri-du-chat (mất đoạn 5p): Trẻ có tiếng khóc cao và đơn điệu giống tiếng mèo kêu (cat-like cry), kèm chậm phát triển trí tuệ và vận động.
- Hội chứng 1p36 deletion: Gây co giật, yếu cơ, chậm phát triển tinh thần và thể chất.
Khi nào mẹ nên thực hiện xét nghiệm NIPT?
Bên cạnh việc hiểu rõ phạm vi sàng lọc của NIPT, mẹ bầu cũng cần nắm được thời điểm thích hợp để thực hiện xét nghiệm, nhằm đảm bảo độ chính xác cao nhất. Theo khuyến cáo của các chuyên gia, NIPT có thể được tiến hành từ tuần thai thứ 9 trở đi, khi lượng ADN tự do (cffDNA) của thai nhi trong máu mẹ đã đủ để phân tích. Việc thực hiện sớm giúp phát hiện sớm các bất thường di truyền, từ đó bác sĩ có thể đưa ra hướng theo dõi thai kỳ phù hợp, an toàn và hiệu quả hơn.
Hiện nay, khuyến cáo của Bộ Y tế và các tổ chức uy tín trong và ngoài nước đều đồng thuận xét nghiệm NIPT nên được tư vấn cung cấp thông tin cho tất cả các thai phụ cân nhắc lựa chọn, kết hợp cùng siêu âm thai định kỳ, nhằm sàng lọc tối đa các bất thường số lượng nhiễm sắc thể và hình thái, hướng đến một thai kỳ khỏe mạnh.
Mẹ nên làm gì khi kết quả xét nghiệm NIPT bất thường?
Dù có độ chính xác rất cao, nhưng NIPT vẫn là một xét nghiệm sàng lọc và có nguy cơ dương tính giả (kết quả nguy cơ cao nhưng thai thực sự không mắc bệnh), do đó kết quả xét nghiệm NIPT chỉ giúp định hướng chẩn đoán và không được dùng làm cơ sở để đưa ra các quyết định quan trọng liên quan đến thai.
Vậy nên, khi có kết quả NIPT nguy cơ cao, mẹ bầu cần bình tĩnh trao đổi với bác sĩ chuyên khoa để được tư vấn kỹ càng về các khả năng liên quan, cũng như thực hiện các thủ thuật xâm lấn (chọc ối hoặc sinh thiết gai rau) để lấy mẫu thực hiện xét nghiệm chẩn đoán trước khi đưa ra các quyết định cuối cùng.
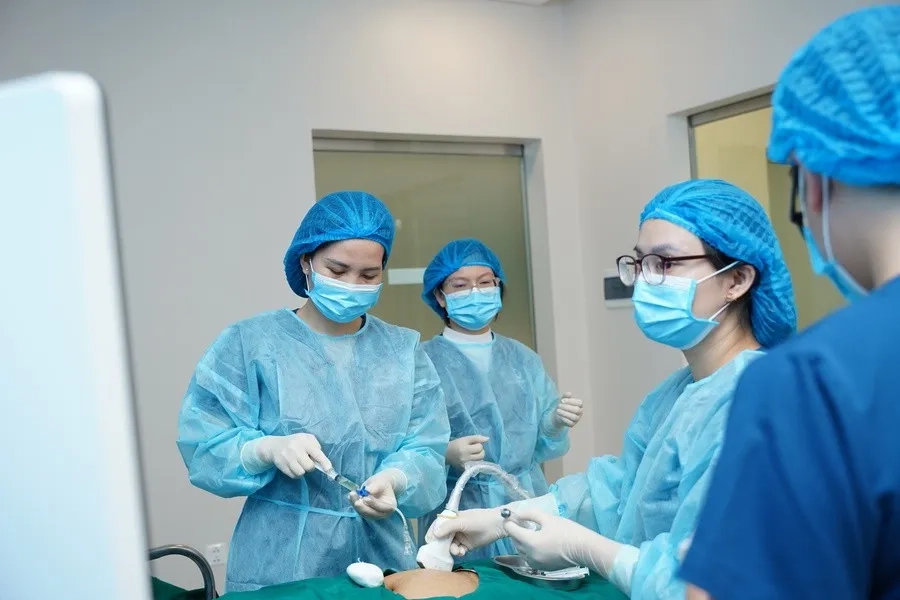
Nếu kết quả NIPT bất thường, bác sĩ có thể chỉ định chọc ối để xét nghiệm, chẩn đoán chính xác
Địa chỉ xét nghiệm NIPT uy tín, chính xác
Để đảm bảo độ chính xác của kết quả xét nghiệm NIPT, mẹ bầu nên lựa chọn các cơ sở y tế chuyên sâu về Di truyền và Y học bào thai, nơi có đội ngũ chuyên gia Sản khoa - Di truyền nhiều kinh nghiệm cùng hệ thống thiết bị đạt chuẩn quốc tế.
Tại Hà Nội, Bệnh viện Đại học Phenikaa (PhenikaaMec) là một trong những địa chỉ uy tín được nhiều mẹ bầu tin tưởng lựa chọn khi thực hiện xét nghiệm NIPT. Trung tâm Y học bào thai của bệnh viện quy tụ đội ngũ bác sĩ đầu ngành, được đào tạo bài bản trong lĩnh vực sàng lọc, chẩn đoán trước sinh và can thiệp bào thai.
Trung tâm Di truyền của Bệnh viện sở hữu hệ thống xét nghiệm hiện đại, ứng dụng công nghệ giải trình tự gen tiên tiến, giúp phân tích ADN tự do (cfDNA) với độ nhạy và độ đặc hiệu cao. Quy trình xét nghiệm được thiết kế khép kín - an toàn - bảo mật tuyệt đối, gồm các bước:
- Tư vấn trước xét nghiệm: Giúp mẹ hiểu rõ ý nghĩa và phạm vi sàng lọc.
- Lấy mẫu máu tại chỗ: Nhanh chóng, an toàn, không gây đau.
- Phân tích mẫu trong phòng xét nghiệm chuẩn quốc tế.
- Trả kết quả và tư vấn sau xét nghiệm: Giải thích chi tiết, hướng dẫn bước tiếp theo khi cần thiết.
Ngoài ra, Bệnh viện Đại học Phenikaa còn cung cấp nhiều gói xét nghiệm NIPT linh hoạt (3, 7, 23, Pro hoặc Twin), giúp mẹ lựa chọn phù hợp với nhu cầu và điều kiện tài chính. Mỗi mẫu xét nghiệm đều được kiểm soát nghiêm ngặt theo tiêu chuẩn quốc tế, đảm bảo kết quả nhanh chóng và chính xác.
Phạm vi khảo sát | NIPT 3 | NIPT 7 | NIPT 23 | NIPT Pro | NIPT Twin |
Hội chứng Down (T21) | ✓ | ✓ | ✓ | ✓ | ✓ |
Hội chứng Edwards (T18) | ✓ | ✓ | ✓ | ✓ | ✓ |
Hội chứng Patau (T13) | ✓ | ✓ | ✓ | ✓ | ✓ |
Hội chứng Turner (XO) | ✓ | ✓ | ✓ | ||
| Hội chứng Klinefelter (XXY) | ✓ | ✓ | ✓ | ||
| Hội chứng Triple X (XXX) | ✓ | ✓ | ✓ | ||
| Hội chứng Jacobs (XYY) | ✓ | ✓ | ✓ | ||
| Các bất thường NST khác: 1-12; 14-17; 19-20; 22 | ✓ | ✓ | |||
| 90 vi mất đoạn/lặp đoạn | ✓ |
Một số gói xét nghiệm NIPT và phạm vi khảo sát tại Bệnh viện Đại học Phenikaa
Kết luận
Việc nắm rõ xét nghiệm NIPT biết được những gì giúp mẹ bầu hiểu đúng vai trò quan trọng của phương pháp này trong việc phát hiện sớm các bất thường di truyền ở thai nhi. Với khả năng sàng lọc chính xác cao, an toàn tuyệt đối và có thể thực hiện sớm từ tuần thai thứ 9, NIPT đã và đang trở thành lựa chọn hàng đầu trong sàng lọc trước sinh hiện nay.
Thông qua xét nghiệm, bác sĩ có thể đánh giá nguy cơ thai nhi mắc các hội chứng Down, Edwards, Patau, rối loạn nhiễm sắc thể giới tính (X, Y) hoặc một số hội chứng vi mất đoạn hiếm gặp. Đây là những thông tin quan trọng giúp mẹ bầu theo dõi và quản lý thai kỳ chủ động, giảm thiểu rủi ro và lo lắng trong suốt quá trình mang thai.
Nếu mẹ bầu đang băn khoăn lựa chọn địa chỉ thực hiện NIPT, Bệnh viện Đại học Phenikaa sẽ là nơi mẹ có thể yên tâm gửi gắm. Với đội ngũ bác sĩ Di truyền - Sản khoa giàu kinh nghiệm và quy trình khép kín, bệnh viện cam kết mang đến kết quả nhanh chóng, chính xác và bảo mật tuyệt đối, giúp mẹ an tâm hơn trong từng giai đoạn của thai kỳ. Đặt lịch ngay hôm nay qua hotline 1900 886648 để được tư vấn miễn phí.